Йогатерапия сколиоза
Содержание материала
Сколиоз – хроническое неургентное (ургентный – срочный, экстренный) заболевание. Однако понимание клинического проявления этого заболевания очень важно как для самого человека, имеющего сколиоз, так и для того, для кого это «входит в профессию», по следующим причинам:
эти деформации позвоночника могут быть признаками серьёзных глубоколежащих заболеваний;
ранняя диагностика и назначение соответствующего лечения и наблюдения являются ключом к предотвращению значительной деформации;
эти нарушения нередко встречаются среди населения, поэтому специалисту, работающему с людьми (будь то лечебная физкультура или йога) приходится достаточно часто «разбираться» с этим диагнозом.
Можно сказать без преувеличения, что на протяжении веков происхождение сколиоза оставалось одной из загадок медицины. Врачи имели дело с заболеванием о котором мало знали, а предположения, которые делались для объяснения происхождения этой патологии, были настолько бездоказательными и приносили так мало пользы, что ничего, кроме глубокого разочарования и пессимизма, не вызывали.
Краткая история вопроса.
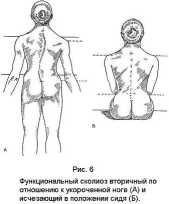
По своему происхождению существует два типа сколиоза: морфологический и функциональный. Функциональный сколиоз, вызывается приложением к позвоночнику внешних сил, таких, как укорочение конечности – в этом случае с коррекцией первичной аномалии выпрямляется и изгиб позвоночника (рис.6).
А вот с морфологическим типом не всё так просто, ясно и легко, как с функциональным. Точнее – ВСЁ непросто.
В зависимости от анатомических особенностей бокового искривления различают две группы сколиозов: неструктурные, или простые, и структурные, или сложные (James, 1967). Точное разграничение этих групп имеет большое клиническое значение, т.к. избавляет многих больных от длительного ненужного лечения, а родителей от необоснованных волнений.
Неструктурный сколиоз представляет собой простое боковое отклонение позвоночника. Деформация, как показывает название, не имеет структурных, грубых анатомических изменений позвонков и позвоночника в целом, в частности нет фиксированной ротации, характерной для структурного сколиоза. Определяют фиксированную ротацию позвоночника, пользуясь клиническими и рентгенологическими признаками.
Структурный сколиоз, возникающий в детском возрасте, в противоположность неструктурному характеризуется типичным сложным искривлением позвоночника. В этом сложном искривлении позвоночник описывает пространственную кривую в трёх плоскостях – фронтальной, горизонтальной (поперечной) и сагиттальной, иначе говоря, в направлениях боковом, вращательном и передне-заднем. Само наименование деформации предполагает, что в позвонках и в смежных с ними тканях наступили изменения формы и внутренней структуры.
Коротко здесь следует отметить отдельные детали, определяющие клиническую картину деформации. Область позвоночника, в которой наступило структурное боковое искривление с ротацией позвонков вокруг продольной оси, называют первичной дугой искривления или первичной кривизной. Иногда её называют структурной, главной или большой кривизной. Первичная кривизна представляет собой зону заболевания позвоночника. За её границами позвоночник остаётся анатомически и функционально здоровым.
Изменение положения позвонков – поворот вокруг продольной оси позвоночника называют ротацией (вращением). Изменение формы и внутренней структуры позвонков называют торсией (скручиванием). Ротация и торсия развиваются одновременно и связаны между собой единством генеза (происхождения), поэтому одни авторы объединяют их под общим названием ротации, другие – торсии.
При формировании сколиоза может появиться не одна, а две (или три) первичные дуги искривления. Такие искривления позвоночника получили наименование сложных – двойных, тройных S-образных сколиозов.
Сколиоз считают правосторонним, если выпуклость первичной кривизны (первичной дуги искривления) обращена вправо, левосторонним, если она обращена влево.
При уравновешенном (компенсированном) сколиозе надплечья располагаются над тазом, таз над стопами. Если правильные отношения нарушены и надплечья не располагаются над тазом, а таз над стопами, сколиоз считают декомпенсированным.
До настоящего времени этиология (причина) морфологического сколиоза остаётся неясной (недаром сколиоз называют «крестом ортопедов»). В большинстве случаев врач, обследующий больного, не может выявить причину возникновения деформации позвоночника и ставит диагноз так называемого идиопатического сколиоза, т.е. сколиоза, вызванного неизвестной причиной.
Сложность решения вопросов этиологии объясняется и тем, что в одних случаях сколиоз проявляется как самостоятельное заболевание, а в других – как симптом иного заболевания, происхождение которого хорошо известно.
Отсутствие чётких представлений о начале болезни, сложность систематизации имеющихся сведений выявляются при сравнении классификаций различных авторов.
Так, ряд авторов [Зацепин Т.С., 1949; Чаклин В.Д., 1957; Games, 1967 и др.] делят сколиозы на две большие группы: врождённые и приобретённые. В основе врождённых сколиозов лежат аномалии развития позвоночника онтогенетического значения. В силу специфичности изложения онтогенез (индивидуальное развитие организма) рассматривать не будем.
В основе возникновения и развития приобретённых форм сколиоза лежат различные заболевания, перенесённые больными ранее.
Сравнение классификаций позволяет сделать вывод, что по мере увеличения наших знаний выявляется всё больше заболеваний, при которых возможно развитие сколиоза. В то же время основная, самая многочисленная группа – идиопатический сколиоз – без существенных изменений переходит из одной классификации в другую.
Что касается этиологии собственно идиопатического сколиоза, то существует несколько гипотез, которые, развиваясь и обогащаясь новыми данными, дошли до нас едва ли не со средних веков. Рассмотрим более подробно вопросы этиологии этой основной группы сколиозов.
В большинстве работ указывалось, что начальные изменения при сколиозе возникают непосредственно в элементах опорной части – позвонках. В одной из первых гипотез, связывающей возникновение сколиоза с порочной осанкой [Ambroise Pare] подчёркивалось, что асимметричная нагрузка на позвонки вызывает их деформацию. Позднее эта же мысль была высказана Andre (1741) и разделялась многими ортопедами вплоть до наших дней.
Остеопластическая теория [Volkman, 1882; Schulthess, 1902 и др.] также связывает возникновение сколиоза с податливостью позвонков, с их недостаточной сопротивляемостью функциональной нагрузке. Lorenc (1886) объяснял уменьшение прочности позвоночника общей интоксикацией организма (при разных заболеваниях внутренних органов), Carey (1932) – плохим питанием, а Frei (1925) полагал, что «размягчению» скелета способствуют эндокринные нарушения.
Среди теорий, связывающих генез сколиоза с состоянием скелета, определённое место занимает концепция о первичном нарушении роста позвонков. Вместе с тем эта теория не согласуется с некоторыми кардинальными факторами. Известно, что в начальных стадиях искривления позвоночника наблюдается лишь асимметрия межпозвоночных дисков; только после деформации дисков возникает деформация позвонков (более подробно об этом ниже). Вот почему нарушение роста позвонков многими специалистами не признаётся первичным в развитии сколиоза.
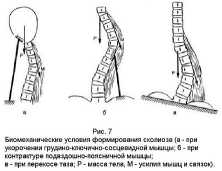
Не все ортопеды убеждены в том, что в основе сколиоза лежат изменения различных структур позвоночника. Так, ещё в конце XIX – начале XX века сформулирована концепция о мышечно-связочной недостаточности (рис.7).
Однако, несмотря на фактический материал, полученный тонкими лабораторными методами, у сторонников этой гипотезы не появилось неоспоримых аргументов в пользу того, что нарушение функции мышц и связок является причиной, а не следствием искривления позвоночника.
Наряду с гипотезами, акцентирующими внимание на неполноценности несущих и стабилизирующих элементов позвоночника, существуют концепции, в которых подчёркивается неврологическая основа сколиоза.
Итак, среди исследователей, занимающихся проблемой сколиоза, нет единого мнения о том, какая из систем – костная, мышечная или нервная – больше всего «повинна» в возникновении идиопатического сколиоза.
Ряд исследователей, в работах которых представлена обменная теория, видели первопричину сколиоза не в изменениях опорно-двигательного аппарата, а во врождённых расстройства обмена соединительной ткани.
А.И. Казьмин, занимавшийся более тридцати лет вопросами этиопатогенеза сколиоза, придавал основное значение в развитии заболевания изменениям в межпозвоночном диске.
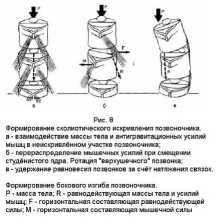
Суть состоит в следующем: нарушенный обмен соединительной ткани приводит к эпифизеолизу, но к развитию сколиоза приводит не сам эпифизеолиз, а связанное с ним смещение студёнистого ядра в выпуклую сторону (рис.8).
Кстати, впервые мысль о том, что в основе развития сколиоза лежит эпифизеолиз, была высказана Farkas (1954).
Децентрированное ядро нарушает нормальную подвижность позвоночника и предопределяет развитие деформации. В дальнейшем включаются мышечная система, все механизмы равновесия и сохранения устойчивой позы, все процессы компенсации и, наконец, нарушение роста. А.И. Казьмин подчёркивал, что не исключает важного значения состояния нервно-мышечного аппарата и нарушение процессов роста, поскольку они играют важную роль в развитии деформации. Но в то же время он подчёркивал, что первичным является смещение студёнистого ядра вследствие эпифизеолиза, а все остальные факторы – вторичные.
Остаётся открытым вопрос о том, почему происходит эпифизеолиз?
Говоря о роли эпифизеолиза - в частности смещения студёнистого ядра в выпуклую сторону - в генезе сколиоза, надо отметить, что речь может идти только о «первом шаге» в развитии сколиоза. Смещение дисков можно рассматривать лишь как пусковой механизм, после которого в развитие деформации включается ряд других систем, в том числе и все механизмы регуляции позы человека. Не рассматривая детально этот сам по себе очень сложный вопрос, стоит только упомянуть, что в регуляции позы участвуют механизмы разных уровней – от зрения и вестибулярного аппарата до проприоцептивных рецепторов различных органов. Однако исполнительным механизмом всех регуляторных процессов является мышечная система, т.е. та активная сила, которая деятельно способствует сохранению равновесия. В этом отношении связочный аппарат выступает как пассивная сила.
Типы сколиозов (локализация деформации)
В изучении сколиоза большое, можно сказать решающее значение имела разработка его классификации по типам искривлений. Без такой систематизации сплетались в запутанный клубок такие вопросы, как этиология заболевания, формы искривления, связь сколиоза с возрастом больных, прогрессирование и стабилизация процесса.
Каждый больной сколиозом представлял собой загадку, был как бы сам по себе, ни с кем несравнимый.
Врачи явно терялись перед разнообразием типов и форм искривления, многообразием клинической картины, не находя ни начала, ни конца той нити, которая могла бы распутать весь клубок. Поэтому первая научно обоснованная классификация сколиозов по типам положила начало систематическому его изучению.
Предложил её W. Schulthess (1905). Эта классификация хоть и казалась всеобъемлющей, но в то же время была трудно применима в клинике. Ponseti и Friedman (1950) значительно упростили классификацию Schulthess, взяв из неё всё то, что имело практическое значение. Однако авторы не ограничились усовершенствованием классификации. Им удалось установить связь между типом сколиоза и его прогнозом, что, несомненно, является основной их заслугой. Ортопеды, обследуя больного, могли теперь представить дальнейшее развитие деформации, знать, чем она грозит больному, иными словами, определить дальнейшую судьбу больного сколиозом. Значение этой работы для практической медицины трудно переоценить.
В настоящее время этой классификацией, дополненной на основании исследований И.И. Плотниковой (1971), пользуются у нас в стране. В соответствии с нею выделяют пять типов сколиоза:
Шейно-грудной (или верхнегрудной).
Грудной.
Грудопоясничный (или нижнегрудной).
Поясничный.
Комбинированный, или S-образный.
Шейно-грудной, или верхнегрудной, сколиоз. Вершина искривления позвоночника располагается на уровне грудных позвонков Th2 – Th6. Это редкая форма сколиоза. По данным специальной литературы частота его составляет 0,2% - 3,6%. В прогностическом плане верхнегрудной сколиоз малоблагоприятен в результате образования к концу периода роста позвоночника выраженной деформации, приводящей к грубым косметическим нарушениям со стороны грудной клетки, шеи, плечевого пояса и даже лица.
Клиническая картина при этом типе сколиоза достаточна характерна и прежде всего определяется близостью шейного отдела позвоночника: основное искривление вовлекает в процесс шейный отдел и кости лицевого скелета, поэтому верхнегрудной сколиоз часто напоминает костную форму кривошеи с наклоном головы, асимметричным положением глаз, косым положением носа и т.д. При этом верхняя часть грудной клетки и особенно надплечья деформируются. Надплечье со стороны выпуклости приподнято. Шея кажется укороченной. Деформация верхних рёбер создаёт впечатление припухлости в надключичной области. Резко выступает край трапециевидной мышцы. Эти косметические дефекты трудно исправимы, поэтому при этом типе сколиоза требуется самое энергичное лечение. Но болевой синдром при этом типе деформации бывает сравнительно редко.
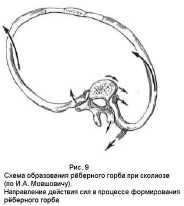
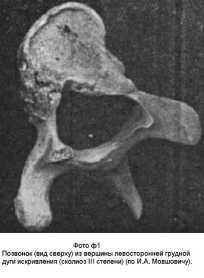
Грудной сколиоз. (рис.9; фото ф1) Этот тип сколиоза относится к наиболее злокачественным искривлениям, как по течению, так и по прогнозу. Он является наиболее распространённым и занимает первое место среди других типов деформаций. Данные разных авторов о частоте грудной локализации сколиозов колеблются в довольно широких пределах – от 21,7% до 42,9%. Это искривление имеет тенденцию к быстрому прогрессированию и часто приводит к тяжёлым деформациям на уровне грудных позвонков Th6 – Th10, как правило, правосторонним. Необходимо отметить, что выраженная деформация позвоночника и грудной клетки ведёт к косметическим дефектам и значительным изменениям функции внутренних органов, в частности органов дыхания и кровообращения, что в свою очередь усугубляет тяжесть заболевания.
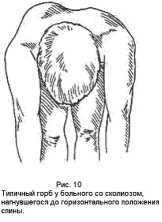
Клинически при этом типе сколиоза наблюдаются наиболее выраженные деформации позвоночника и грудной клетки, у многих больных с большим рёберным горбом. Характерно (при больших искривлениях), что грудная клетка наклоняется вместе с позвоночником. Резкая торсия выводит грудную клетку из плоскости таза. На выпуклой стороне искривления лопатка резко отходит назад, на вогнутой – грудная клетка уплощена. При наклоне туловища выявляется рёберный горб (рис.10).
Грудопоясничный, или нижне-грудной, сколиоз. Этот тип сколиоза занимает промежуточное положение между грудным и поясничным типами искривления, как по своей локализации, так и по течению и прогнозу (частота грудопоясничной локализации сколиозов 15,8% - 24,7%). Грудопоясничные сколиозы гораздо чаще встречаются у девочек (85,2%), чем у мальчиков (14,8%). Основное искривление позвоночника на уровне грудных позвонков Th10 – Th12, может располагаться слева, и в таких случаях деформация имеет благоприятное течение и лучший прогноз, приближаясь к эволюции поясничных сколиозов. Течение правосторонних грудопоясничных сколиозов более неблагоприятно и приближается к эволюции грудного сколиоза.
Клинически грудопоясничные сколиозы характеризуются выпячиванием гребня подвздошной кости на стороне вогнутости искривления. Это выпячивание пропорционально степени искривления. Треугольник талии на этой стороне углублен, на другой (выпуклость искривления) сглажен.
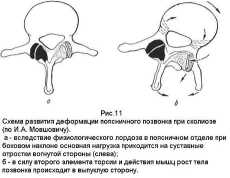
Поясничный сколиоз (рис.11). Наиболее часто встречающийся тип сколиоза. Вершина деформации на уровне поясничных позвонков L1 – L3 , чаще слева. Поясничный сколиоз в большинстве случаев не вызывает значительных изменений со стороны корпуса. Для этого типа сколиоза характерно несоответствие между клинической и рентгенологической картиной: последняя всегда более тяжёлая.
При осмотре обращает на себя внимание резкое углубление треугольника талии с выпячиванием гребня подвздошной кости на вогнутой стороне искривления. Явления торсии, хорошо выраженные на рентгенограмме, клинически в положении больного стоя почти незаметны. В отдельных случаях наклон таза может быть единственным клиническим проявлением, указывающим на наличие сколиоза.
Нужно отметить, что доброкачественное течение поясничных сколиозов не гарантирует от появления впоследствии болевого синдрома, связанного с явлениями остеохондроза поясничного отдела позвоночника.
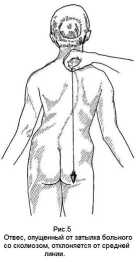
Комбинированный, или S-образный, сколиоз (рис.5). К данной группе сколиозов относятся деформации позвоночника с двумя равнозначными искривлениями, имеющими вершину грудной кривизны на уровне Th7 – Th8 и поясничной на уровне L1 – L2. По данным разных авторов, частота комбинированных сколиозов также колеблется в больших пределах: от 16,7% до 37%.
При этом типе сколиоза обе дуги – грудная и поясничная – как клинически, так и рентгенологически проявляются одновременно.
Комбинированные сколиозы встречаются преимущественно у девочек (по некоторым данным – в 94% случаев).
При этом типе сколиоза выпуклость грудной дуги обычно направлена в правую сторону, поясничной – в левую (в 96,5% случаев)
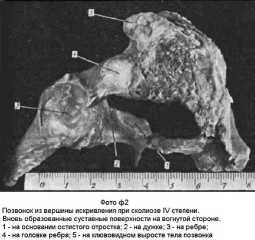
Для решения вопроса о методах лечения и для прогноза заболевания, кроме этиологии сколиоза и типа искривления, большое значение имеет величина деформации, или её степень: I, II, III, IV – чем больше цифра степени, тем больше деформация (сравните фото ф2 и фото ф1)
Первой составной частью профилактического лечения сколиоза является его раннее выявление и прогнозирование течения, второй же – специализированная помощь на всех этапах эволюции сколиоза до окончания роста скелета.
Все ортопеды предупреждают, что срок лечения не следует ограничивать какими-то рамками: больной сколиозом должен лечиться столько времени, сколько необходимо для обеспечения хорошего функционального и косметического состояния к окончанию роста скелета.
Результаты лечения могут оцениваться только ко времени окончания роста скелета, так как сколиоз склонен к прогрессированию в течение всего периода роста позвоночника.
Основная цель профилактического лечения – не допустить прогрессирования сколиоза и по мере возможности добиться коррекции деформации.
Вторая составная часть лечения сколиоза – создание «мышечного корсета» - осуществляется с помощью ЛФК, в нашем конкретном случае – с помощью йогаасан и лечебного плавания.
Итак, в добрый час:
Как применение ЛФК - и особенно практика йогаасан - без учёта выносливости мышечной системы конкретного человека могут дать отрицательные результаты. Для благоприятного действия любой лечебной гимнастики необходимы достаточные резервные силы в самом организме. В противном случае такие занятия исчерпывают ресурсы организма и наступает состояние общего переутомления, в результате чего искривление позвоночника увеличивается.
Уменьшить любую деформацию позвоночника значительно легче, чем удержать полученную коррекцию. Вот почему коррекция, достигнутая путём принудительной мобилизации позвоночника (насильственное вытяжение, висы и т.д.) и приносящая вначале большую радость, вызывает впоследствии горькое разочарование: принудительная (насильственная) мобилизация позвоночника НЕ ведёт к коррекции сколиоза, а наоборот, таит в себе опасность дальнейшего бурного прогрессирования деформации.
В тоже время, упражнения, базирующиеся на мобилизации, которую осуществляет сам больной путём осознанной работы со своим телом, способствуют уменьшению ригидности («оцепенелость») суставов и улучшают трофику (питание) мышц.
До настоящего времени существуют также разногласия между приверженцами симметричной и сторонниками асимметричной гимнастики. Здесь «много чего» зависит не только от типа сколиоза, но и от его степени. На этом моменте мы с вами будем подробно останавливаться немного ниже. А пока читайте дальше J
Ещё такой момент. Исследования стояния и ходьбы больных сколиозом показали, что в этих естественных для человека актах, мышцы, расположенные на выпуклой стороне искривления, развивают большую активность. Их доминирующее воздействие определяется необходимостью удержания вертикального положения туловища. Когда же наступает утомление этих мышц, антигравитационная нагрузка перекладывается на связки той же выпуклой стороны искривления. В результате дуга искривления увеличивается. Эти положения определяют тактику использования поз йоги. Важно, чтобы мышцы выпуклой стороны отличались силой и выносливостью и могли не «отключаться» от удержания вертикальной позы больного сколиозом.
Отмечая существенную роль физических упражнений в комплексном лечении сколиоза - следует знать и такое мнение специалистов - что этот метод применения должен быть направлен на стабилизацию деформирующего процесса. Некоторая коррекция позвоночника может быть осуществлена лишь за счёт функционального компонента искривления. Стабильный же компонент искривления (т.е. органические, структурных, изменений позвонков) не поддаётся воздействию корригирующих упражнений. Но при правильном проведении занятий Вы всегда добьётесь улучшения общего состояния, правильной осанки и увеличения жизненной ёмкости лёгких.